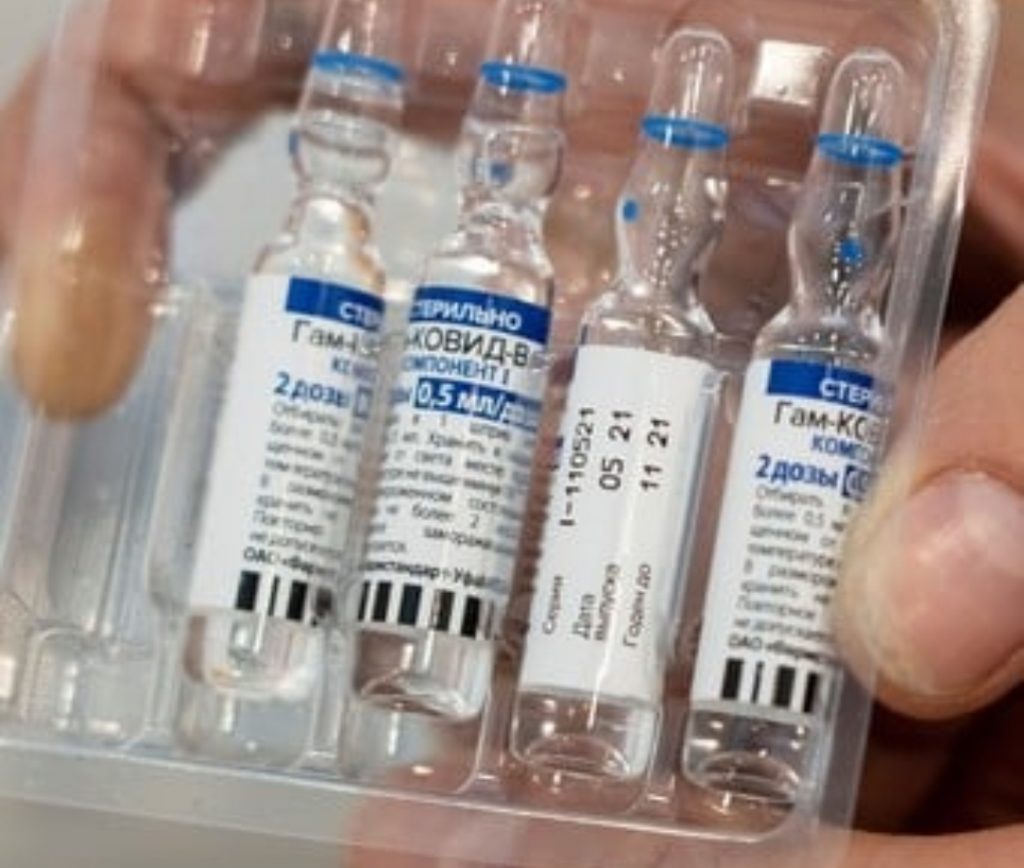
El Instituto Gamaleya difundió este jueves un nuevo estudio para respaldar la respuesta de su vacuna Sputnik V frente a…
Investigadores
Todo personal que realice directamente actividades técnico-científicas de investigación o desarrollo estará comprendido en el régimen previsional para investigadores científicos…
Para sorpresa de muchos algunos de los científicos e investigadores que se sumaron al debate privado del gobierno del Chubut…
Un equipo de científicos del Consejo Nacional de Investigaciones Científicas y Técnicas (Conicet) descubrieron huesos de un nuevo dinosaurio que…
Un equipo de investigadores perteneciente al Instituto Rega de la Universidad de Lovaina (Bélgica) desarrolló una vacuna contra el coronavirus…
Un estudio colaborativo dirigido por el Biomedicine Discovery Institute (BDI) de la Universidad de Monash en Melbourne (Australia), junto al…
Este martes, un grupo de científicos del Conicet sorprendió con un peculiar invento: construyeron un cañón de ozono -elemento 3000…
Investigadores del INTA y del Conicet lograron neutralizar el virus que causa el coronavirus con nanoanticuerpos VHH derivados de llama…
Los estadounidenses Harvey Alter y Charles Rice y el británico Michael Houghton fueron galardonados por «su decisiva contribución a la…
Un hombre que se infectó con coronavirus en abril y se recuperó, volvió a infectarse de una cepa distinta del…